
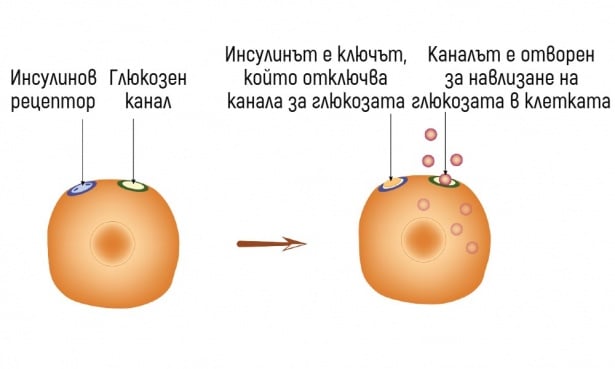
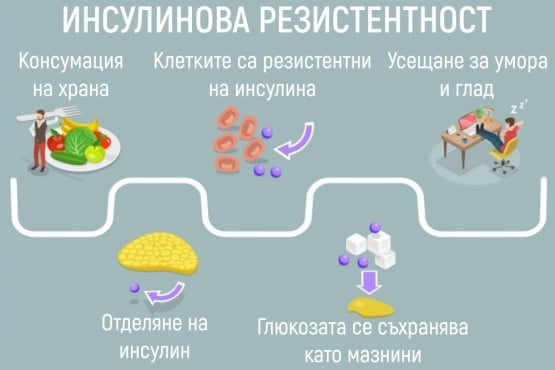
- Какво представлява инсулиновата резистентност?
- Кой може да развие инсулинова резистентност?
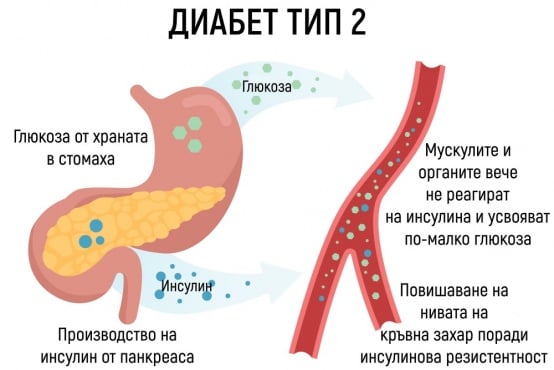
- Как инсулиновата резистентност влияе на тялото?
- Каква е разликата между инсулиновата резистентност и диабета?
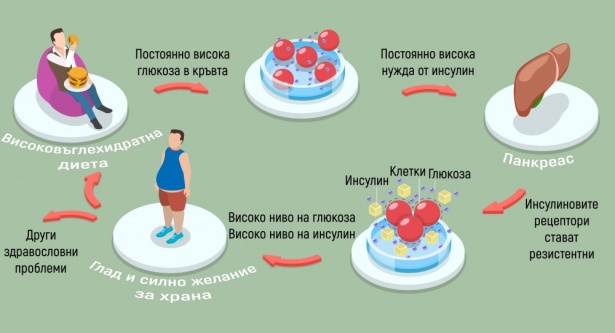
- Причини за инсулинова резистентност
- Рискови фактори за инсулинова резистентност
- Симптоми на инсулинова резистентност
- Изследвания при инсулинова резистентност
- Лечение на инсулинова резистентност
- Препоръки за начина на живот за контрол на инсулиновата резистентност
- Хранителен режим при инсулинова резистентност
- Упражнения при инсулинова резистентност
- Усложнения от нелекувана или неправилно контролирана инсулинова резистентност
- Прогноза при инсулинова резистентност
- Може ли да се предотврати инсулиновата резистентност?
9. Лечение на инсулинова резистентност

Лечението на инсулинова резистентност включва комбинация от промени в начина на живот и при необходимост медикаментозна терапия.
Тъй като не всички фактори, които допринасят за инсулиновата резистентност, могат да бъдат лекувани, като генетични фактори и възраст, промените в начина на живот са основното лечение на инсулиновата резистентност.
Интервенцията в начина на живот представлява крайъгълният камък на лечението на инсулиновата резистентност. Диетичната намеса трябва да включва комбинация от ограничаване на калориите и намаляване на въглехидратите с висок гликемичен индекс. Физическата активност подобрява както разхода на калории, така и инсулиновата чувствителност в мускулната тъкан.
Придържането към тези промени и контролът върху други здравни показатели (като кръвното налягане и холестерола) са ключови за успеха на лечението на инсулиновата резистентност.
9.1. Промени в начина на живот
Промените в начина на живот включват:
- Здравословна диета: Храненето играе ключова роля за регулиране на нивата на инсулин и кръвната захар. Избягване на консумация на прекомерни количества въглехидрати (които стимулират излишното производство на инсулин), особено на захарите и рафинираните въглехидрати, и по-малко нездравословни мазнини, червени меса и преработени нишестета. Вместо това се препоръчва диета с повече фибри, протеини и полезни мазнини - зеленчуци, плодове, пълнозърнести храни, риба и постно птиче месо. Храни с нисък гликемичен индекс (като зеленчуци, пълнозърнести продукти и бобови) помагат за стабилизиране на кръвната захар.
- Физическа активност: Редовна активност с умерена интензивност помага да се увеличи потреблението на енергия от глюкоза и да се подобри чувствителността на клетките към инсулин, като помагат на мускулите да използват глюкозата по-ефективно. Една сесия на упражнения с умерена интензивност може да увеличи усвояването на глюкозата с поне 40%.
- Загуба на наднормено тегло: Намаляването на излишните килограми, дори и с малък процент, може значително да подобри инсулиновата чувствителност и да намали риска от развитие на диабет тип 2. Според проучване загубата на 7% от наднорменото тегло може да намали появата на диабет тип 2 с 58%.
С течение на времето тези промени в начина на живот могат да:
- увеличат инсулиновата чувствителност (намалят инсулиновата резистентност)
- намалят нивата на глюкозата в кръвта
- понижат кръвното налягане
- понижат нивата на триглицеридите и LDL („лошия“) холестерол
- повишат нивата на HDL („добър“) холестерол
9.2. Лекарства при инсулинова резистентност
В случаи, когато промените в начина на живот не са достатъчни, може да се предпише медикаментозна терапия от специалист ендокринолог.
Въпреки че понастоящем няма лекарства, които са специално одобрени за лечение на инсулинова резистентност, честият фармакологичен подход включва:
- Метформин: честа терапия от първа линия за медикаментозно лечение на диабет тип 2 и е одобрен за употреба при синдром на поликистозните яйчници. Метформин понижава нивата на кръвната захар чрез намаляване на чревната абсорбция на глюкоза и количеството глюкоза, което черният дроб произвежда. Според проучвания комбинацията от метформин и интервенции в начина на живот е полезна при инсулинова резистентност. Метформин е одобрен за предиабет и диабет тип 2 и се превърна в едно от най-често предписваните лекарства за инсулинова резистентност.
- Глюкагон-подобен пептид-1 (GLP-1) аналози: известни също като агонисти на GLP-1 рецептора, стимулират GLP-1 рецепторите в панкреаса, като по този начин увеличават освобождаването на инсулин и инхибират секрецията на глюкагон. Употребата на GLP-1 агонисти е свързана със загуба на тегло, което може да намали инсулиновата резистентност. Лираглутид (Саксенда, Виктоза) и семаглутид (Оземпик, Рибелсус) са одобрени за лечение на диабет тип 2 и затлъстяване. Друг агент, тирзепитид, е двоен агонист на GLP-1 и стомашен инхибиторен полипептид (GIP), има ефекти, подобни на семаглутид, и също е одобрен за лечение на диабет тип 2.
- Инхибитори на натриево-глюкозния ко-транспортер 2 (SGLT2): повишават екскрецията на глюкоза в урината, като по този начин намаляват плазмените нива на глюкоза и нуждите от екзогенен инсулин. Употребата на SGLT2 инхибитори също се свързва със загуба на тегло, което може да намали инсулиновата резистентност.
- Тиазолидиндиони: подобряват инсулиновата чувствителност и контрола на глюкозата. Макар и ефективни, свързаното вторично наддаване на тегло и задържане на течности, със свързани сърдечносъдови проблеми, ограничават употребата им.
- Дипептидил пептидаза-4 (DPP-4) инхибитори: удължават активността на ендогенния GLP-1 и GIP, като предотвратяват тяхното разграждане.
9.3. Хирургия
Хирургическа интервенция под формата на стомашен ръкав и байпас е достъпна за лица със затлъстяване. Излишната загуба на мазнини, свързана с бариатричната хирургия, подобрява инсулиновата чувствителност.
















Коментари към Инсулинова резистентност
В. Спасова
При ОГТТ тест инсулина на 1 час е 224, а на втория 166. Глюкозата в норма. Нормална стойност ли е инсулина, след като попада в диапазона на референтни стойности, или е доста завишен?
Не сте посочили стойностите на 0-ва минута, както HOMA-index.
Стойностите на инсулина 224 µU/ml на 1-ви час и 166 µU/ml на 2-ри час са високи (обикновено “повишен инсулин” при ОГТТ се смята за признак на инсулинова резистентност), особено ако началните стойности на гладно са също високи.
Консултирайте се с ендокринолог.
При ОГТТ тест инсулина на 1 час е 224, а на втория 166. Глюкозата в норма. Нормална стойност ли е инсулина, след като попада в диапазона на референтни стойности, или е доста завишен?