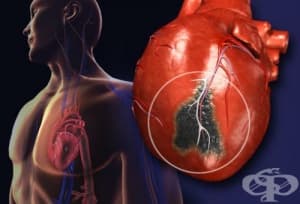
- Какво представлява инфарктът на миокарда?
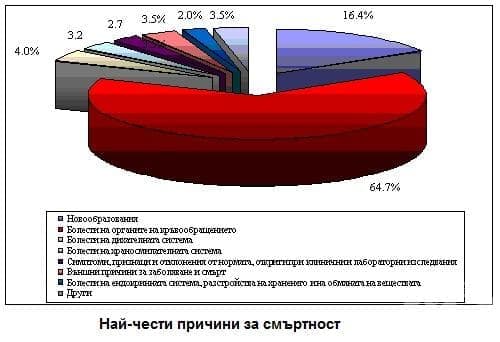
- Каква е статистиката при инфаркт?
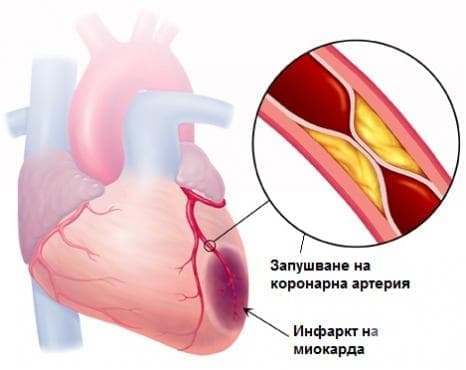
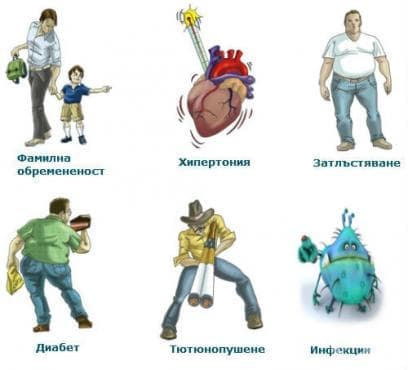
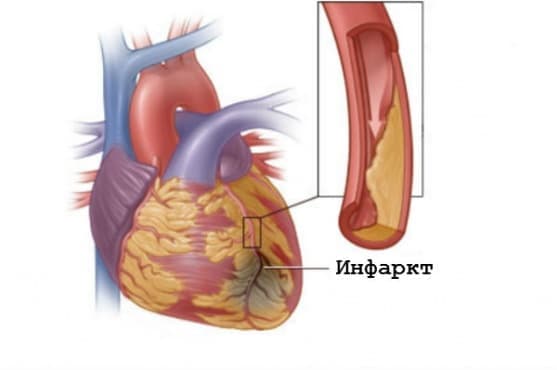
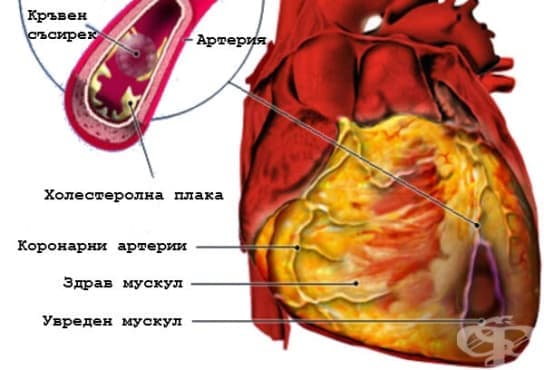
- Кои са причините за инфаркт?
- Какви са симптомите при инфаркт?
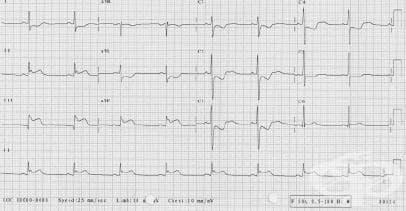
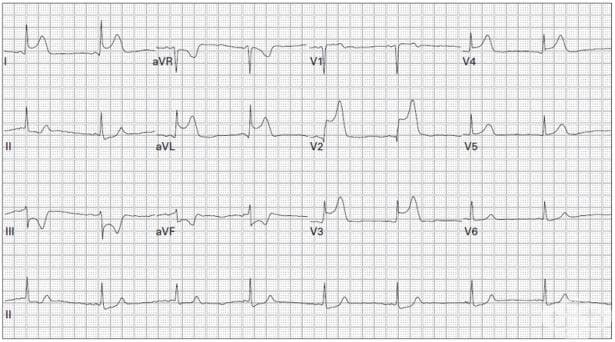
- Как се поставя диагноза миокарден инфаркт?
- Лечение на миокардния инфаркт
- Медикаментозно лечение при миокарден инфаркт
- Какви са методите за реваскуларизация при инфаркт
- Усложнения при инфаркт на миокарда
- Рехабилитация след инфаркт
9. Усложнения при инфаркт на миокарда
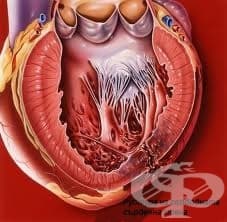
Застойна сърдечна недостатъчност
Сърдечната недостатъчност може да настъпи както в ранния, така и в по-късните етапи след миокарден инфаркт. Острата сърдечна недостатъчност е най-честото усложнение в острата фаза на миокардния инфаркт. Тя е резултат на парадоксално систолно изпъкване на инфарктната зона (дискинезия), което значително редуцира левокамерната функция. Острата левостранна недостатъчност се манифестира със силен пристъпен ортопноичен (в легнало положение) задух и прояви на белодробен оток (отделяне на розови храчки). Застойната сърдечна недостатъчност в хроничния стадий се проявява с постепенно настъпващи и усилващи се задух, отпадналост и лесна умора, в началото при по-големи натоварвания и в последствие и в покой. Лечението при острата сърдечна недостатъчност се провежда с подаване на кислород, диуретици и.в. и морфин в доза 2,5-5 мг за облекчаване на задуха. При високо кръвно налягане се дават нитрати и.в. според стойностите на кръвното налягане. Следи се сатурацията на кръвта с кислород и кръвните газове. Кислородът се подава с неинвазивна белодробна вентилация с позитивно налягане в края на издишването (РЕЕР). При незадоволителни резултати в стойностите на сатурацията на кръвта с кислород и кръвно-газовия анализ се предприема ендотрахеална интубация и изкуствена белодробна вентилация (ИБВ).
При инфаркт на дясната камера има ниско кръвно налягане, пренапълнени вратни вени, без белодробен застой. Лечението се провежда с вливане на кристалоиди в доза 1000-2000 мл през първите часове и 200 мл/ч. след стабилизиране на кръвообращението. Ако при това кръвното остане ниско, се включват инфузии с катехоламини.
Механични усложнения
Руптура (разкъсване) на свободната сърдечна стена - сериозно усложнение с много висока смъртност. Диагнозата на това усложнение е клинично-ехокардиографска. Пациентите, при които настъпва това усложнение, са в шоково състояние и с клинична картина на сърдечна тампонада. От ехокардиографията се установява течност в перикарда. Временно решение на проблема е перикардиоцентеза (перикардна пункция). Нужна е незабавна кардиохирургична интервенция за зашиване на руптурата.
Руптура на камерния септум - среща се при 1-2 % от болните с миокарден инфаркт. Проявява се с влошаване на хемодинамичните показатели и поява на изразен систолен шум на аускултация. Диагнозата и на това усложнение се потвърждава ехокардиографски. Метод на лечение е бързата кардиохирургична интервенция с кръпка на мястото на дефекта. Налага се и поставяне на интрааортна балонна контрапулсация (IABP). За да има шанс за оцеляване на пациента, руптурата на междукамерната преграда трябва да се затвори хирургично до 48-мия час.
Руптура на папиларен мускул - руптура на папиларен мускул, която води до остра митрална регургитация. Това може да доведе до настъпване на тежък белодробен оток и / или кардиогенен шок и смърт. Митралните увреждания се диагностицират с аускултация и ехокардиографски. И тук е показано въвеждане на интрааортна балонна контрапулсация (IABP) за хемодинамично стабилизиране. Дават се нитрати и.в., за да се намали налягането в белодробната артерия и пулмокапилярното налягане. Метод на лечение е кардиохирургична интервенция със замяна или пластика на митралната клапа.
При консервативното лечение на механичните усложнения смъртността е около 90 % и при бърза кардиохирургична намеса тя може да се намали до 50 %.
Ритъмни усложнения
Аритмиите - много често явление при остър миокарден инфаркт. 50 % от пациентите с ОМИ умират от настъпване на животозастрашаващи аритмии.
Камерни екстрасистоли - срещат се почти при всички пациенти с остър миокарден инфаркт. Не са животозастрашаващи и освен бета-блокер не изискват друго антиаритмично лечение.
Камерна тахикардия - късите пристъпи на камерна тахикардия са също често срещани и не изискват специално лечение. Опасни са по-продължителните камерни тахикардии (> 30 секунди), които обикновено са хемодинамично значими. Лекарство на избор е амиодарон. При срив в хемодинамиката е показано и електрокардиоверзио.
Камерно мъждене - животозастрашаваща аритмия. Различават се първично и вторично камерно мъждене. Първичното възниква през първите 4 часа от започването на ОМИ. До вторичното се стига чак 48 часа след възникването на острия миокарден инфаркт при пациенти с тежка сърдечна недостатъчност. То е знак за лоша прогноза и е индикация за имплантация на имплантируем кардиовертер дефибрилатор (ICD). Камерното мъждене се лекува с незабавна дефибрилация с бифазен разряд. При неуспешна дефибрилация се започва кардиопулмонална ресусцитация - обдишване, индиректен сърдечен масаж, адреналин, натриев бикарбонат. Умесно е и прилагането на амиодарон и.в.
Предсърдно мъждене - пристъпите на предсърдно мъждене се срещат при 20 % от пациентите с миокарден инфаркт. По-често се среща при пациенти с ОМИ, които развиват сърдечна недостатъчност. Застрашаващо живота е предсърдното мъждене с бърз камерен отговор поради хемодинамичната нестабилност. При пристъп на предсърдно мъждене се дава амиодарон и.в. с цел възстановяване на синусов ритъм. За забавяне на сърдечната честота се дават и бета-блокери или дигоксин и.в. При неповлияване и задълбочаване на сърдечната недостатъчност е показано провеждане на електрокардиоверзио. При пациентите с предсърдно мъждене трябва да се провежда и антикоагулантно лечение.
Атриовентрикуларен блок (AV-блок) - AV-блок І и ІІ степен тип Wenckebach в повечето случаи не изискват лечение. AV-блок ІІ степен тип Mobitz и AV-блок ІІІ степен са индикация за временна или постоянна кардиостимулация, ако причиняват хемодинамична нестабилност и не реагират на лечение с атропин.
Асистолия - спиране на сърцето. Изисква незабавно започване на кардиопулмонална ресусцитация - обдишване, индиректен сърдечен масаж, адреналин, атропин, натриев бикарбонат. Поставя се транскутанна и по-късно трансвенозна кардиостимулация.
Всички описани усложнения водят до остра сърдечна недостатъчност и развитие на кардиогенен шок с висок риск за живота на пациента.
Други усложнения
Вътрешносърдечни тромби - най-често се срещат при обширни инфаркти на предната стена. Диагностицират се ехокардиографски. Лечение се провежда при наличие на подвижни тромби, с нискомолекулен хепарин s.c. с перорални антикоагуланти за 3-6 месеца.
Ранен перикардит (pericarditis epistenocardica) - възниква обикновено след 48 часа от началото на инфаркта. Става въпрос за сух перикардит, проявяващ се с треска, болки в гръдите с пробождащ характер, свързани с дишането, повишена температура и суправентрикуларни аритмии. Ехокардиографски се откриват малки изливи - до 50мл. Лекува се с нестероидни противовъзпалителни средства.
Късен перикардит (Синдром на Dressler) - известен и като синдром на 3 Р-pericarditis, periarthritis humeroscapularis, pneumonitis. Започва няколко седмици след инфаркта и е съпроводен с повишена температура. Дават се парацетамол, ацетилсалицилова киселина и кортикостероиди. Среща се рядко.



















Коментари към Инфаркт