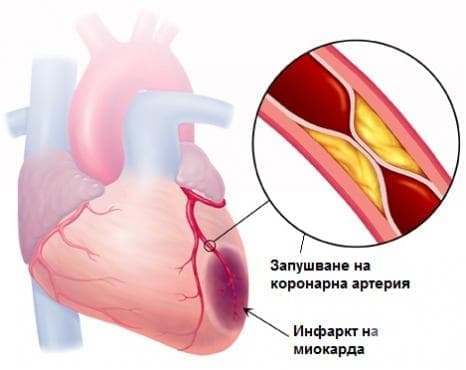
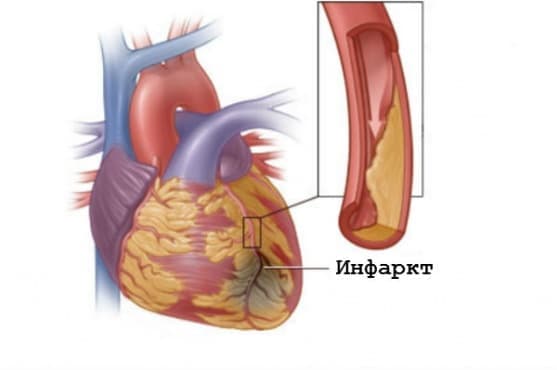
- Какво представлява инфарктът на миокарда?
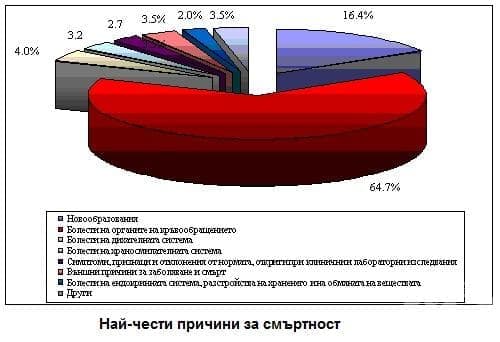
- Каква е статистиката при инфаркт?
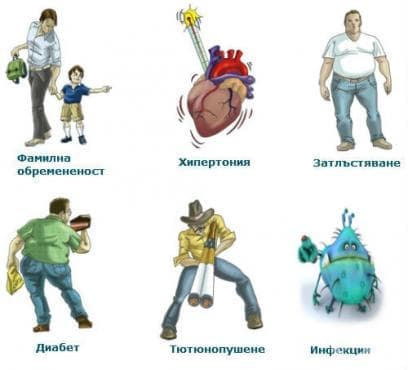
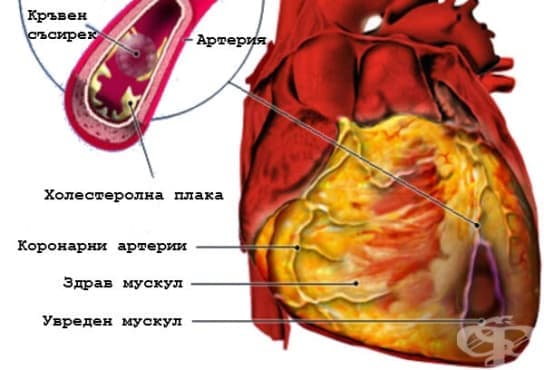
- Кои са причините за инфаркт?
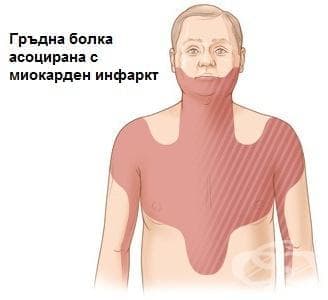
- Какви са симптомите при инфаркт?
- Как се поставя диагноза миокарден инфаркт?
- Лечение на миокардния инфаркт
- Медикаментозно лечение при миокарден инфаркт
- Какви са методите за реваскуларизация при инфаркт
- Усложнения при инфаркт на миокарда
- Рехабилитация след инфаркт
5. Как се поставя диагноза миокарден инфаркт?
Диагнозата на миокардния инфаркт се базира на клинични, инструментални и лабораторни данни.
От инструменталните изследвания най-голямо приложение намират: електрокардиографията и ехокардиографията.
Лабораторните изследвания са много полезни за доказване на миокардния инфаркт и представляват важен прогностичен белег. Освен това дават полезна информация за цялостното състояние на пациента.
С коронарографията се поставя най-точната диагноза и се установява причината за инфаркта. От диагностична процедура може да се премине към лечение на инфаркта чрез отпушване на запушената артерия.
5.1. Електрокардиограма (ЕКГ)
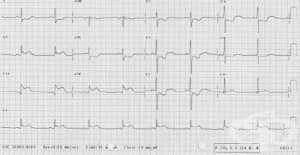
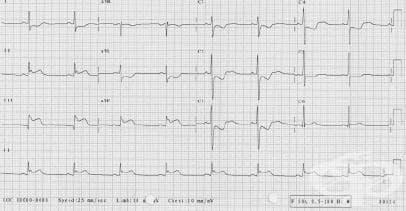
Електрокардиограмата е основен метод за диагноза на миокарден инфаркт. Острите промени в ЕКГ при трансмурален инфаркт включват: абнормен Q-зъбец, придружен от характерни промени в ST-сегмента и Т-вълната.
Електрогардиографски се наблюдават няколко фази в протичането на миокардния инфаркт: висока равнобедрена Т-вълна в свръхострата фаза; елевация на ST-сегмента в повече от едно отвеждане на ЕКГ, дълбоки симетрични Т-вълни с възвръщането на ST-сегмента към изоелектричната линия, патологичен Q–зъбец (израз на налична некроза). Измененията на пълно развитата ЕКГ фаза на остър миокарден инфаркт търпят постепенно обратно развитие в продължение на 3-6 месеца след времето на максимална ЕКГ изява. Сегментът ST постепенно се връща към основната линия и става изоелектричен. Отрицателната Т-вълна постепенно намалява по амплитуда и дори може напълно да изчезне, а в някои случаи и да стане положителна.
Q-зъбеца трябва да е над 25 % от R-зъбеца и повече от 0,04 секунди, за да се приеме като патологичен. ST-елевацията се приема за патологична и сигнификантна, когато е 2 мм във V1 и V2 или 1 мм в останалите отвеждания. В диференциално-диагностично отношение ST елeвацията може да се наблюдава при синдрома на Prinzmetal, левокамерна аневризма, перикардит, по-рядко при миокардит, синдром на ранна реполяризация.
При нетрансмурален инфаркт се наблюдава ST-депресия, придружена с негативна Т-вълна.
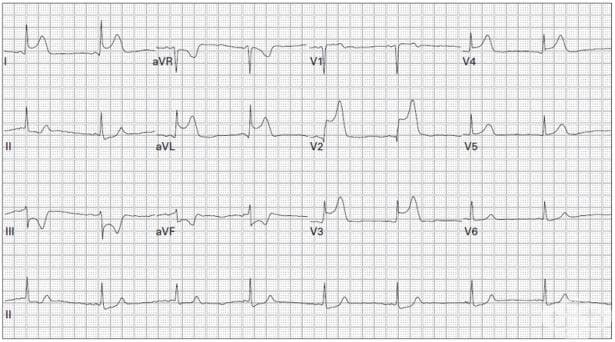
С помощта на ЕКГ може да се определи и локализацията на миокардния инфаркт - на предна, долна или латералната стена. Директните ЕКГ изменения се намират при:
- преден миокарден инфаркт - в няколко и / или във всички прекордиални отвеждания V1-V6, I и aVL
- долен миокарден инфаркт - II, III и aVF отвеждане
- заден миокарден инфаркт - в езофагеалните ЕКГ отвеждания на нивото на задната левокамерна стена.
ЕКГ, освен за диагноза, се използва и за наблюдение след инфаркт за настъпване на ритъмни нарушения.
5.2. Ехокардиография
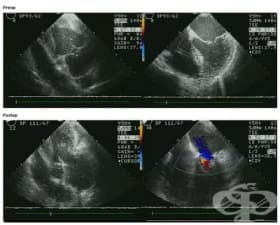
Ехокардиографията е един от основните методи за изследване при инфаркт. Ехокардиографията има значение за определяне на размера на инфаркта, на усложненията при него и предоставя ценна прогностична информация. Подвижността (кинетиката) на отделните части на лявата камера се оценява като нормокинезия, хипокинезия, акинезия и дискинезия. При миокарден инфаркт има хипо-, а- или дискинезия на отделните сегменти на ЛК.
Освен сегментната кинетика, с ехокардиография се определя и глобалната помпена функция на лявата камера, т.нар. фракция на изтласкване (ФИ). Нормално ФИ е > 55 %. Намалената фракция на изтласкване е лош прогностичен признак.
Ехокардиографията е незаменим метод при диагноза на механичните усложнения на миокардния инфаркт. Такива са руптура на папиларен мускул с последваща митрална клапна дисфункция, разкъсване на междукамерната преграда, разкъсване на свободната стена на ЛК, възникване на аневризма и псевдоаневризма на ЛК, вътрекамерна тромбоза, перикардит и др.
5.3. Лабораторни изследвания

Лабораторните изследвания играят основна роля за поставяне диагнозата инфаркт на миокарда. С развитието на остър миокарден инфаркт се установява излив на миокардни маркери, говорещи за наличие на некроза на миокардни клетки. По техните стойности може да се съди и за размера на миокардната некроза, наличието на реперфузия и давността на инцидента.
Най-важният показател за увреждането на миокарда е сърдечният тропонин (Тропонин Т и Тропонин І). Сърдечните тропонини са високоспецифични за миокарда и при нормални условия не се срещат в кръвта. Ето защо откриването им в кръвта е сигурен белег за инфаркт. Тропонинът се повишава 3-4 часа след настъпване на инфаркта и максимумът се достига след 12-36 часа. При малки инфаркти тропонините са откриваеми в кръвта само 2-3 дни. Нормалните стойности на тропонина 12 часа след последната гръдна болка изключва диагнозата инфаркт на миокарда.
Преди откриването на тропонина, креатининфосфокиназата (СРК) и най-вече нейната фракция СРК-МВ са били използвани за поставяне на диагнозата миокарден инфаркт. Нивата на тези два ензима се повишават при инфаркт, като СРК-МВ трябва да е над 6 % от общата СРК. Покачване на нивата на СРК се наблюдава и при състояния, свързани с мускулна травма (включително мускулни инжекции), мускулни заболявания, интоксикации, некроза на панкреаса и черния дроб, хипертиреоидизъм и др. Определянето на фракцията МВ ограничава тези недостатъци.
Други отклонения от нормата в лабораторните изследвания при миокарден инфаркт са: повишена кръвна захар (хипергликемия), левкоцитоза, повишена седиментация и др. По-високите стойности на CRP (С реактивния протеин) при миокарден инфаркт са признак за по-лоша прогноза. Изследването на натриуретичен пептид (BNP) също има прогностична стойност.
5.4. Коронарография
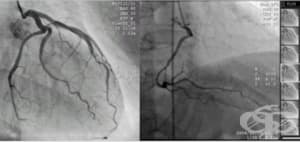
Коронарографията е инвазивен метод за визуализация на коронарните артерии. Представлява златен стандарт в етиологичната диагноза на исхемична болест на сърцето и инфаркт на миокарда. Достъпът е през артерията на крака или ръката. С помощта на специални катетри се стига до сърцето и там се впръсква контрастна материя. С рентгенов апарат се следи изпълването на артериите с контрастна материя.
От диагностична процедура, при наличието на сигнификантно (значимо) стеснени или запушени артерии тя се превръща в лечебна процедура - перкутанна коронарна интервенция (РСІ). *виж по-долу.
5.5. Компютърна томография
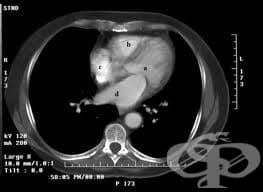
Компютърната томография намира приложение преди всичко в диференциалната диагноза на болките в гърдите. Тя дава възможност да се различат дисекираща аневризма на аортата, острата белодробна емболия и др. Най-модерните компютърни томографи могат да преценят проходимостта на коронарните артерии и на аортокоронарните байпаси.
5.6. Сцинтиграфия и позитронно-емисионна томография (РЕТ)
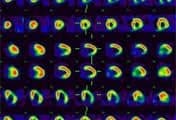
Сцинтиграфия и позитронно-емисионна томография (РЕТ) се използва при болни след инфаркт на миокарда преди реваскуларизация за разпознаване на жизненоспособните зони на миокарда.



















Коментари към Инфаркт